Остеохондрозата е хронично дегенеративно-дистрофично заболяване, което се развива под влиянието на много доста различни фактори. Първоначално се появяват патологични промени в пулпозното ядро (вътрешното съдържание на междупрешленния диск), а впоследствие се разпространяват във фиброзния пръстен (външната обвивка на диска) и други елементи на сегмента за движение на гръбначния стълб (SDS). Това може да е следствие от естествения процес на стареене на тялото или да се случи на фона на наранявания, повишени натоварвания на гръбначния стълб и други причини. Във всеки случай остеохондрозата е само първият етап от разрушаването на междупрешленния диск и ако не се лекува, се образуват издатини и хернии, които често изискват хирургично отстраняване.
Междупрешленният диск е хрущялна формация, която разделя телата на прешлените и действа като амортисьор.
Остеохондроза на лумбалната област: какво е това
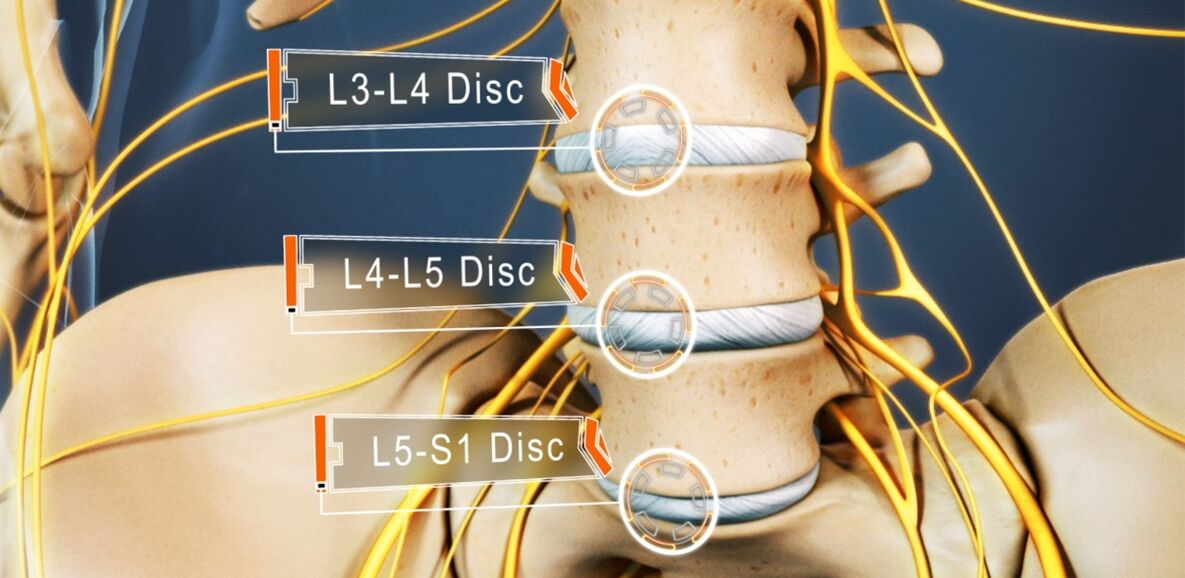
От остеохондроза страдат от 48 до 52% от хората. А остеохондрозата на лумбалния гръбначен стълб е най-често срещана. Заболяването може да засегне всеки от междупрешленните дискове на лумбосакралния гръбначен стълб, няколко от тях или дори всички. Най-често страдат дисковете L5-S1, L4-L5, по-рядко L3-L4. Много по-рядко се засягат горните лумбални дискове (L3-L2 и L2-L1).
Разпространението на лумбалната остеохондроза се дължи на факта, че най-голямото натоварване при изпълнението на всяка физическа работа, особено повдигане и носене на тежести, ходене, бягане, седене, пада върху долната част на гърба. Лумбалният гръбначен стълб се състои от 5 прешлена, които са много по-големи от гръдните и шийните прешлени. Съответно, междупрешленните дискове, които ги разделят, са по-големи по размер. Обикновено лумбалната област има лека предна кривина (физиологична лордоза). Това е последната подвижна част на гръбначния стълб и е в непосредствена близост до фиксирания сакрум, така че най-често се говори за лумбосакрална остеохондроза.
Ако по-рано остеохондрозата се считаше за заболяване, свързано с възрастта, днес първите му прояви могат да се наблюдават вече на 15-19-годишна възраст. Сред 30-годишните вече 1, 1% от хората страдат от тежки симптоми на дегенеративно-дистрофични промени в междупрешленните дискове. А при представители на по-старата възрастова група (от 59 години) клиничните прояви на заболяването вече са налице при 82, 5%. В същото време честотата на патологията продължава да расте стабилно, което до голяма степен се дължи не само на повишаването на средната възраст на населението на страната, но и на промените в начина на живот, които не са към по-добро.
Причини за развитие
Днес все още няма консенсус относно етиологията на дегенеративните заболявания на гръбначния стълб. Въпреки това основната теория за тяхното развитие е инволютивна. Според нея остеохондрозата е следствие от предишно увреждане на междупрешленния диск и костните структури на гръбначния стълб, както и от поява на възпалителни и други процеси. Теорията предполага, че дегенеративните промени са генетично предопределени и всъщност са неизбежни. А клиничната им изява, особено при хора в млада и средна възраст, се дължи на влиянието на различни ендогенни и екзогенни фактори.
По този начин развитието на остеохондроза на лумбалния гръбначен стълб се улеснява от:
- тежък физически труд, особено свързан с вдигане на тежести;
- заседнал, заседнал начин на живот;
- всякакви наранявания на гърба, включително синини;
- наднормено тегло;
- метаболитни нарушения;
- нарушения на стойката, деформация на гръбначния стълб;
- плоски крака и други патологии на краката;
- бременност, особено многоплодна бременност.

Патогенеза
Независимо от причините, дегенерацията на междупрешленния диск настъпва, когато интензивността на процесите на катаболизъм (разцепване и окисляване на молекулите) на матричните протеини започне да надвишава скоростта на тяхното образуване. Един от ключовите моменти в този процес е недохранването на междупрешленните дискове.
Тъй като те, както повечето хрущяли при възрастен, нямат директно кръвоснабдяване, тъй като са лишени от кръвоносни съдове, доставката на хранителни вещества към тях и отстраняването на метаболитните продукти става чрез дифузия с последователно компресиране и отпускане на диска по време на движение. Основната структура, която осигурява мощност на диска, са крайните пластини, разположени на горната и долната му повърхност.
Сами по себе си крайните пластини са двуслой, образуван от клетки от хрущялна и костна тъкан. Съответно, хрущялната страна те са в непосредствена близост до диска, а костта - до телата на прешлените. Те се отличават с достатъчно добра пропускливост, която осигурява обмена на вещества между клетките, междуклетъчното вещество на диска и кръвоносните съдове, преминаващи в телата на прешлените. С годините, особено при отрицателното въздействие на външни и вътрешни фактори, структурата на крайните пластини се променя и кръвоснабдяването им намалява, което води до намаляване на интензивността на метаболизма в междупрешленния диск. В резултат на това способността му да произвежда нова матрица е намалена, което води до прогресивно намаляване на нейната плътност с възрастта.
На молекулярно ниво това е придружено от:
- намаляване на скоростта на дифузия на хранителни вещества и метаболитни продукти;
- намаляване на жизнеспособността на клетките;
- натрупване на продукти на клетъчния разпад и променени матрични молекули;
- намаляване на производството на протеогликани (високомолекулни съединения, отговорни за образуването на нови хрущялни клетки и които са основни източници на синтез на хондроитин сулфати);
- увреждане на колагеновото скеле.
Възможни последици
В резултат на протичащите промени междупрешленният диск се дехидратира и пулпозното ядро губи способността си да разпределя адекватно натоварванията, които падат върху него. Поради това налягането вътре в диска става неравномерно и следователно влакнестият пръстен на няколко места изпитва претоварване и компресия. Тъй като това се случва при всяко движение на човек, пръстеновидният пръстен редовно се подлага на механичен натиск. Това води до неблагоприятни промени в него.
Също така, често намаляването на височината и еластичността на диска води до компенсаторни промени в съседните тела на прешлените. По повърхността им се образуват костни израстъци, наречени остеофити. Те са склонни да се увеличават по размер с течение на времето и дори да се сливат помежду си, изключвайки възможността за движения в засегнатия PDS.
Поради факта, че недохранването провокира увреждане на колагеновия скелет, под въздействието на натиска на пулпозното ядро в определени точки, нормалната структура на влакната, образуващи фиброзния пръстен, се нарушава. При липса на намеса това в крайна сметка води до пукнатини и счупвания в тях. Постепенно все повече и повече влакна на фиброзния пръстен на мястото на прилагане на натиск се разкъсват, което води до неговото изпъкване. Това е особено улеснено от повишените натоварвания на гръбначния стълб. И тъй като лумбалната област поема основното натоварване по време на движение и всякаква физическа активност, тя страда най-често.
Изпъкналостта на междупрешленния диск без окончателно разкъсване на фиброзния пръстен и с размер на основата му повече от изпъкналата част се нарича протрузия. С пълното му разкъсване на едно или друго място се диагностицира междупрешленна херния.
С разрушаването на част от влакната на фиброзния пръстен налягането в диска постепенно намалява, което води до намаляване на напрежението и самите влакна. Това води до нарушаване на неговата фиксация и в резултат на това патологична подвижност на засегнатия сегмент за движение на гръбначния стълб.
Гръбначният моторен сегмент (SMS) е структурна и функционална единица на гръбначния стълб, образувана от междупрешленния диск, съседните тела на прешлените, техните фасетни стави, връзки и мускули, прикрепени към тези костни структури.
Нормалното функциониране на гръбначния стълб е възможно само при правилна работа на PDS.
Симптоми на остеохондроза на лумбалния гръбначен стълб
Заболяването може да протича дълго време безсимптомно, а след това да започне да се проявява като лек дискомфорт в лумбалната област, като постепенно набира сила. Но в някои случаи лумбалната остеохондроза започва остро, веднага провокирайки силен болков синдром. В повечето случаи признаците на патология се появяват за първи път след 35 години.
Болката в гърба е основният симптом на заболяването. Тя може да бъде различна по характер и да бъде както болезнена и тъпа, така и остра, постоянна или епизодична. Но основно за патологията, особено в ранните етапи на развитие, е характерно редуването на периоди на обостряне и ремисия и както хипотермия, така и повдигане на тежък предмет, или неуспешно, внезапно движение могат да провокират друго влошаване на благосъстоянието.
Болката често е придружена от усещане за изтръпване и напрежение в мускулите на гърба. Те се влошават при физическо натоварване, внезапни движения, повдигане на тежести, навеждане и дори кашляне и кихане.
Ако поради нестабилността на телата на прешлените коренът на нерва, простиращ се от гръбначния мозък, бъде захванат от една или друга анатомична структура, това ще доведе до развитие на подходящи неврологични нарушения. Основните им прояви са:
- стрелба, силна болка, излъчваща към сакрума, задните части, долните крайници или перинеума;
- нарушения на чувствителността с различна тежест;
- ограничения на мобилността, куцота;
- слабост в мускулите, инервирани от прищипания нерв.
В лумбалния гръбначен стълб гръбначният мозък завършва на нивото на 1-2 прешлена и преминава в така наречения cauda equina, образуван от натрупване на гръбначни корени. Освен това всеки от тях е отговорен не само за инервацията на мускулите, но и за специфични органи на малкия таз, така че продължителната компресия може да причини нарушения в работата на съответния орган. Това може да доведе до развитие на импотентност, безплодие, гинекологични заболявания, хемороиди и други нарушения.
Клиничната картина на остеохондроза на лумбалната част на гръбначния стълб, особено с дълъг ход и поява на компресия на гръбначните корени, до голяма степен зависи от нивото на лезията, тоест кой конкретен диск е претърпял дегенеративно-дистрофични промени.
- Поражението на диска L3-L4 - болка се дава в предно-вътрешните части на бедрото, подбедрицата и вътрешния глезен. Това е придружено от намаляване на чувствителността на предната повърхност на бедрото, намаляване на тежестта или загуба на коляното, както и намаляване на силата на четириглавия мускул.
- Поражението на диска L4-L5 - болката се дава от горната част на седалището към външните части на бедрото и подбедрицата. По-рядко това е придружено от разпространение на болка в задната част на краката, включително 1-3 пръста. В тези области се наблюдава намаляване на чувствителността и мускулна слабост. Понякога се развива хипотрофия и непълно разширение на палеца на крака.
- Увреждане на диска L5-S1 - болката започва в средната зона на седалището и се спуска до петата по задната или задната повърхност на бедрото и подбедрицата и може да улови външния ръб на стъпалото, като 4-5 пръста. В тези области на долните крайници се наблюдава намаляване на чувствителността, а гастрокнемиусът и големият глутеус често намаляват по размер, което е придружено от тяхната слабост. Ако е засегнат гръбначният корен, преминаващ на нивото на този PDS, може да се наблюдава намаляване или загуба на ахилесовите и плантарните рефлекси.
Дисковете L1-L2 и L2-L3 са рядко засегнати.
Болката, която придружава заболяването, ограничава човека и значително намалява качеството на живота му. Тъй като те продължават дълго време и се повтарят редовно, ако не са постоянно, това не може да не повлияе на психоемоционалното състояние. В резултат на това повече от половината от пациентите показват признаци на хроничен емоционален стрес, депресивни разстройства и др.
Диагностика
Ако има признаци на остеохондроза на лумбалния гръбначен стълб, трябва да се свържете с невролог или вертебролог. На първо място, лекарят събира анамнеза, която се състои в изясняване на естеството на оплакванията, характеристиките на болката, условията за тяхното възникване и намаляване, характеристиките на трудовия живот на човека и др.
Вторият етап на диагностика, извършен като част от първата консултация с лекар, е физикален преглед. По време на него лекарят оценява състоянието на кожата, стойката, дълбочината на физиологичните извивки на гръбначния стълб, наличието на неговата кривина и др. Задължително се оценява състоянието на мускулите около гръбначния стълб, наречени паравертебрални, тъй като те често са болезнени и прекалено напрегнати, което е рефлекторна реакция на тялото към възпаление и дискогенна болка.
Вече въз основа на данните, получени по време на прегледа и разпита на пациента, неврологът може да подозира наличието на остеохондроза на лумбалния гръбначен стълб. Но за да се изключат възможни съпътстващи патологии, както и да се потвърди диагнозата и да се определи точно нивото на увреждане, тежестта на дегенеративно-дистрофичните промени в междупрешленния диск и участието на костни структури, са необходими лабораторни и инструментални диагностични методи.

Лабораторна диагностика
Анализите от различни видове не са решаващи при диагностицирането на остеохондроза на лумбалния гръбначен стълб. Те са по-насочени към оценка на степента на възпалителния процес и откриване на съпътстващи нарушения.
По този начин те могат да бъдат назначени:
- UAC;
- OAM;
- кръвен тест за ниво на захар;
- кръвна химия.
Инструментална диагностика
Доказано е, че всички пациенти със съмнение за остеохондроза на лумбалния гръбначен стълб имат:
- рентгенова снимка на лумбалния гръбначен стълб в две проекции - ви позволява да определите структурата на костните структури, да откриете аномалии, образувани остеофити, промени във фасетните стави и др . ;
- CT - ви позволява да откриете промени в костните структури на по-ранни етапи на развитие от рентгеновите лъчи, както и да идентифицирате непреки признаци на остеохондроза;
- ЯМР е най-добрият метод за диагностициране на патологични промени в хрущялните образувания и други мекотъканни структури, който дава възможност да се открият и най-малките промени в междупрешленните дискове, връзки, кръвоносните съдове и гръбначния мозък и да се оценят точно тяхната тежест и потенциални рискове.
Освен това може да се препоръча:
- денситометрия - метод за определяне на костната плътност, който прави възможно диагностицирането на остеопороза, която е особено често срещана при възрастните хора;
- миелография - ви позволява да оцените състоянието на CSF пътищата на гръбначния мозък и степента на увреждане на изпъкналия диск, което е особено важно при наличието на вече образувана междупрешленна херния на лумбалния гръбначен стълб.
Лечение на лумбална остеохондроза
При диагностициране на остеохондроза, като правило, първоначално на всички пациенти се предписва консервативна терапия, при условие че няма изразен и прогресиращ неврологичен дефицит. Но нейният герой е избран строго индивидуално.
Тъй като заболяването е хронично, а регенеративните възможности на междупрешленните дискове са изключително ограничени, особено при изразени дегенеративно-дистрофични промени, основните цели на терапията са спиране на по-нататъшното им прогресиране и премахване на симптомите, които смущават пациента. Следователно лечението винаги е сложно и включва:
- медикаментозна терапия;
- мануална терапия;
- физиотерапия;
- упражнение терапия.
В острия период е показано, че пациентите ограничават физическата активност или дори се придържат към почивка на легло за 1-2 дни. Това ще помогне за отпускане на мускулите и намаляване на налягането вътре в диска. Ако трябва да седите, да ходите или да вършите физическа работа за дълго време, трябва да носите стабилизиращ лумбален корсет.

След края на острия период и по време на ремисия на заболяването, напротив, е важно да се движите колкото е възможно повече, но с повишено внимание и изключвайки повишеното натоварване на кръста. Пациентите ще трябва да придобият умения за правилно сядане, повдигане на предмети от пода, носене на тежки товари, тъй като всичко това влияе върху хода на патологията. Важно е да избягвате накланяне и внезапни движения, да вдигате нещо от пода или ниски повърхности, след като сте сгъвали коленете си, а не се навеждате. Трябва да седите само с права облегалка на стол, който поддържа добре гърба ви. Освен това по време на заседнала работа е важно редовно да правите почивки за кратка тренировка. Важно е да избягвате падания, скокове, бързо бягане и хипотермия.
При остеохондроза е важно телесното тегло да се поддържа в оптимални граници, а при затлъстяване е показана диета и физически упражнения, подходящи за състоянието на пациента, тъй като наднорменото тегло създава повишено натоварване на долната част на гърба и причинява по-бързо прогресиране на патологични промени в дисковете.
Средно консервативната терапия обикновено е предназначена за 1-3 месеца, въпреки че може да продължи и по-дълго. Но дори и след завършване на основното ястие, предписано от лекаря, ще е необходимо да продължите да приемате редица лекарства, тренировъчна терапия и да следвате препоръките относно начина на живот.
Медицинска терапия
Основните компоненти на лекарствената терапия са индивидуално подбрани лекарства от групата на НСПВС. При избора им лекарят взема предвид не само тежестта на синдрома на болката и хода на възпалителния процес, но и естеството на съпътстващите заболявания, особено на храносмилателния тракт, тъй като НСПВС при продължителна употреба могат да повлияят неблагоприятно на състоянието на техния лигавиците и провокират обостряне на различни патологии на храносмилателната система.
Необходимо е да се използват НСПВС при остра болка в кръста и веднага след появата им. За предпочитане след 1-2 дни. В зависимост от тежестта на състоянието на пациента, те могат да се прилагат интрамускулно, под формата на ректални супозитории, локални средства и перорални форми. Продължителността на приема не трябва да надвишава 2 седмици. В бъдеще индивидуално избрано лекарство се приема при поискване, но се опитва да избегне честа употреба.
Напоследък все по-често се предпочитат лекарства като активна съставка, които включват селективни инхибитори на циклооксигеназа-2.
Също така на пациентите се предписват лекарства от следните групи:
- мускулни релаксанти - помагат за отпускане на прекалено напрегнатите мускули и по този начин намаляват болките в гърба;
- хондропротектори - подобряват протичането на метаболитните процеси в междупрешленния диск (особено ефективно, когато се започне в най-ранните етапи на развитие на лумбалната остеохондроза);
- Витамини от група В - допринасят за подобряване на нервната проводимост;
- антидепресанти и анксиолитици – използвани при продължителна остеохондроза, довела до депресия, хронична умора и други психологически разстройства.
При много силна болка, особено от неврологичен произход, се извършват терапевтични блокади. Те включват въвеждането на анестетици в комбинация с кортикостероиди в точки в близост до притиснатия нерв, което води до бързо елиминиране на болката. Но процедурата може да се извършва само в медицинско заведение от специално обучени здравни работници, тъй като е свързана с риск от усложнения.
Мануална терапия
Мануалната терапия позволява не само да се подобри качеството на кръвообращението в зоната на влияние, но и значително да се намали тежестта и продължителността на болката при остеохондроза. Той ефективно облекчава мускулното напрежение и ви позволява да премахнете функционалните блокове, което значително увеличава мобилността в засегнатия SMS.
Също така чрез добре проведена мануална терапия е възможно не само да се увеличи разстоянието между прешлените, да се върнат в анатомично правилната им позиция, но и да се освободят притиснатите нервни коренчета. В резултат на това болката бързо се елиминира и неврологичните разстройства изчезват. Също така намалява вероятността от усложнения и нарушения в работата на вътрешните органи.
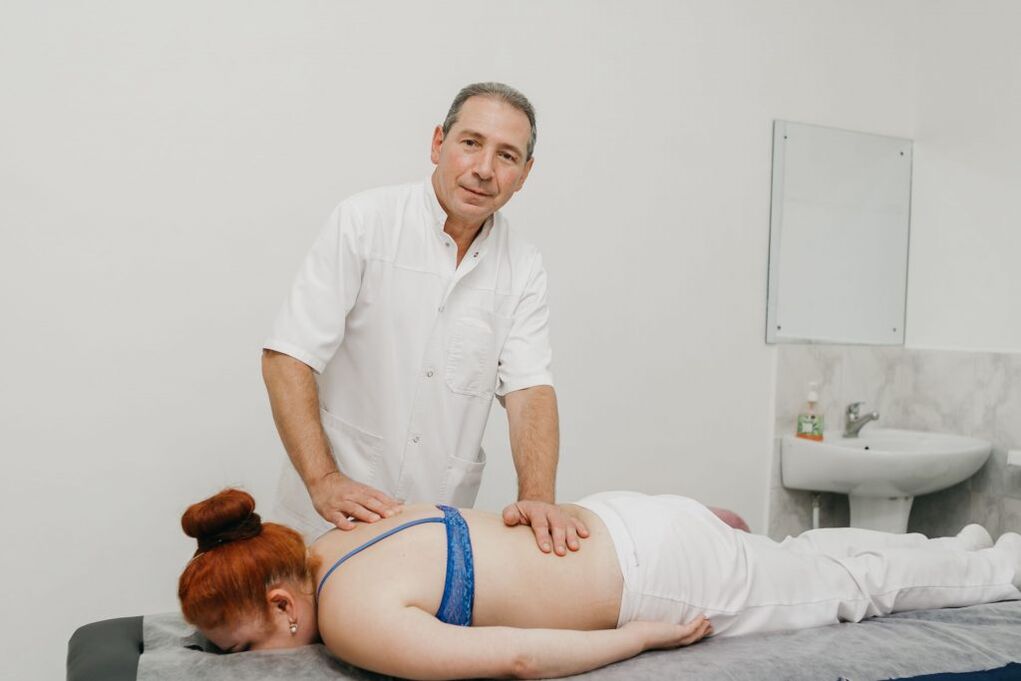
Допълнителни положителни свойства на мануалната терапия са подобряване на настроението, укрепване на имунитета, активиране на естествените възстановителни механизми на организма и повишаване на работоспособността. Обикновено след 1-та сесия има забележимо подобрение в благосъстоянието, а в бъдеще ефектът става по-изразен. По правило курсът се състои от 8-15 сесии и е важно да го завършите до края, дори при пълно нормализиране на благосъстоянието.
Физиотерапия
След отшумяване на острото възпаление са показани курсове на физиотерапевтични процедури, които не само помагат за намаляване на болката, но и подобряват микроциркулацията, храненето и протичането на репаративните процеси в областта на дегенеративно-дистрофичните промени. Най-често на пациентите се предписват:
- електрофореза с въвеждане на лекарства;
- електрическа невромиостимулация;
- ултразвукова терапия;
- лазерна терапия;
- магнитотерапия;
- UHF.
Какви специфични методи на физиотерапия ще дадат най-добър ефект, честотата на тяхното прилагане, продължителността на курса и възможността за комбиниране с други видове експозиция се определя индивидуално за всеки пациент.

Тракционната терапия дава много добри резултати при остеохондроза на лумбалния гръбначен стълб. Благодарение на него е възможно да се постигне увеличаване на разстоянието между телата на прешлените, което моментално намалява натоварването на засегнатите дискове. След сесията, за да се консолидират резултатите, пациентът трябва да носи ортопедичен корсет.
упражнение терапия
След елиминиране на острата болка, лечебната програма задължително се допълва с лечебна физкултура. Основните му задачи са разтягане на гръбначния стълб и отпускане на спазматични мускули на кръста. Също така, терапевтичните упражнения помагат за укрепване на мускулния корсет, създават надеждна опора за гръбначния стълб и подобряват стойката. В хода на това неминуемо се активира кръвообращението и се подобряват метаболитните процеси, което се отразява благоприятно на храненето на дисковете.
За всеки пациент се избира набор от упражнения индивидуално в съответствие със степента на дегенеративно-дистрофични промени, нивото на физическо развитие на пациента, естеството на съпътстващите нарушения, възрастта и други фактори. Първоначално се препоръчва да се учи под ръководството на опитен инструктор по ЛФК.
Всички пациенти с дегенеративни промени в гръбначния стълб се препоръчват да посещават басейна 2-3 пъти седмично, тъй като уроците по плуване минимизират натоварването на гръбначния стълб, но ви позволяват ефективно да укрепите мускулите на гърба.
По този начин остеохондрозата на лумбалния гръбначен стълб е едно от най-честите заболявания. В същото време той е в състояние да лиши човек от работоспособност за дълго време и дори да доведе до увреждане поради развитието на усложнения. Ето защо е важно да не пренебрегвате първите симптоми на заболяването, когато е най-лесно да се справите с него. С появата на болка и още повече изтръпване, ограничена подвижност, болки в гърба, трябва да се свържете с невролог възможно най-скоро, да се подложите на необходимия преглед и да започнете лечение. В този случай ще бъде възможно да се спре патологичният процес и да се върне към нормален, пълноценен живот без болка и значителни ограничения.

























